胃がんにどうしてなるの?
胃がんとは
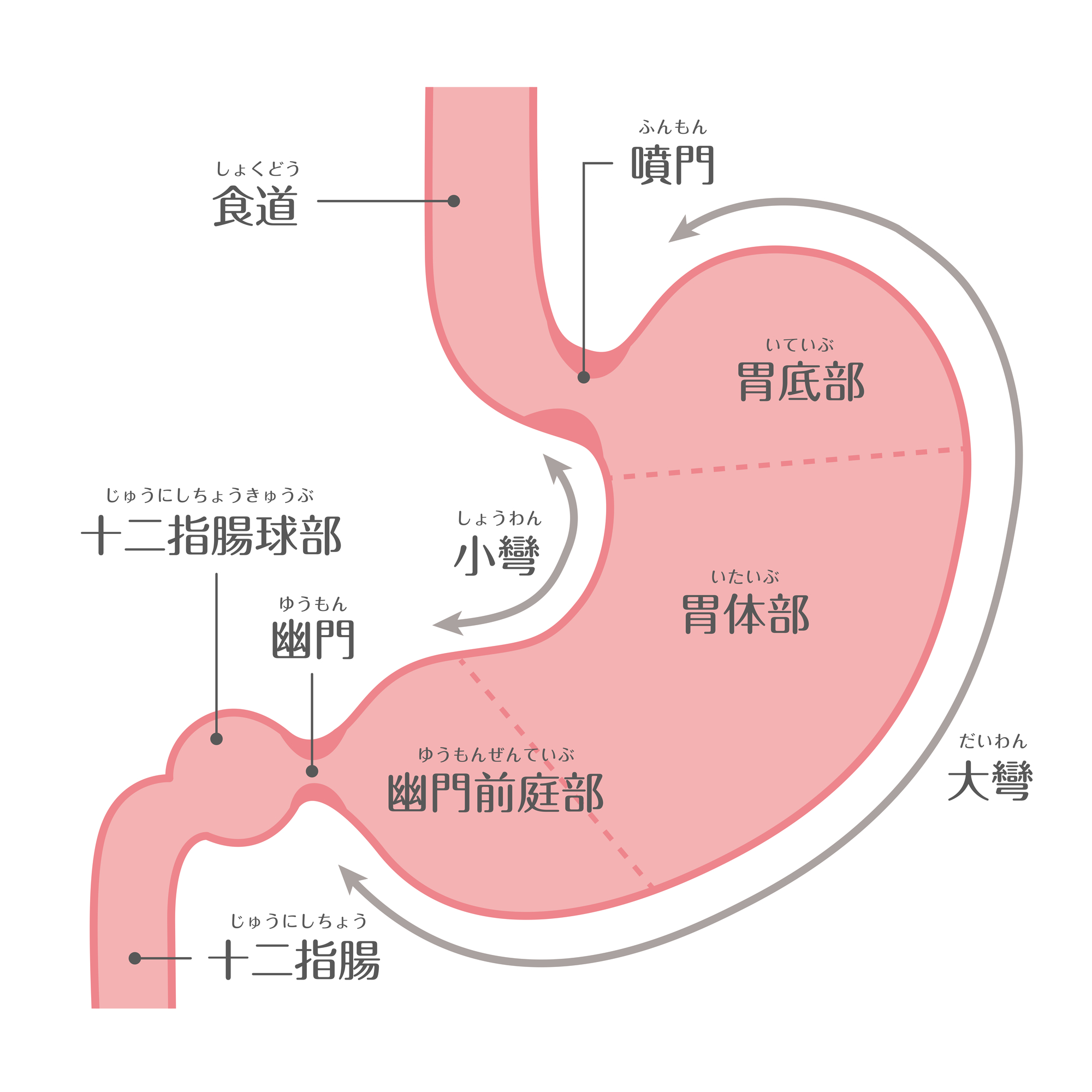 胃壁は、上から粘膜層、その下に粘膜下層、固有筋層、漿膜下層、漿膜という層・膜で構成されています。胃がんとは、このうちの粘膜層が何らかの原因によってがん化し、異常な増殖を繰り返すことで発生します。
胃壁は、上から粘膜層、その下に粘膜下層、固有筋層、漿膜下層、漿膜という層・膜で構成されています。胃がんとは、このうちの粘膜層が何らかの原因によってがん化し、異常な増殖を繰り返すことで発生します。胃がんは発生後、次第に大きくなり、胃壁の下の層へと拡大し、隣接する組織へと広がる「浸潤」、リンパ・血管を介して遠くの組織に広がる「転移」を起こします。
よく知られているように命を落とすことのある病気である一方で、初期にはほとんど自覚症状がないという特徴があります。浸潤や転移を起こすと、それだけ治療も難しくなります。
日本の胃がんの現状
胃がんは、早期に発見すればほぼ確実に治すことができます。そして早期発見のためにもっとも有効となるのが、定期的な胃カメラ検査です。特に40歳以上の方は、症状の有無に関係なく、年に1度の胃カメラ検査をおすすめします。
胃がんの初期症状は?
症状チェック
以下のような症状が現れている場合には、ある程度進行していることが考えられます。様子を見るのではなく、お早めに当院にご相談ください。

- 胃やみぞおちの痛み
- 胃の不快感
- 食欲不振
- 胸やけ、胃もたれ
- 吐き気、嘔吐
- 体重減少
- 吐血
- 貧血
- 黒色便(タール便)
胃がんの主な原因
胃がんの最大の原因は、ピロリ菌感染です。国内における胃がんは、実に90%以上がピロリ菌感染によるものと言われています。また世界的にみても、胃がんの原因の80%以上をピロリ菌が占めると言われています。
それ以外の原因としては、喫煙、塩分の摂り過ぎなどが挙げられます。
胃がんのリスクを
上げる要因
ピロリ菌の持続的な感染
ピロリ菌の感染が長期におよぶと、慢性胃炎・萎縮性胃炎へと進行します。そして萎縮性胃炎を放置していると、胃粘膜が腸粘膜のように薄くなり、そのうちの一部は胃がんへと進行します。
つまり胃がんの予防のためには、根本の原因となるピロリ菌の検査、除菌治療が大切になります。
塩分摂取量過多
かねてより指摘されているように、塩分の摂り過ぎも胃がんのリスク因子の1つとなります。摂取量の少ない人と比べると、胃がんのリスクが高くなります。
喫煙
国内の胃がんのうち、約20%は原因の1つに喫煙が関係していると言われています。
既往歴
胃潰瘍や十二指腸潰瘍の既往がある人は、そうでない人と比べて胃がんのリスクが高くなります。共通する原因であるピロリ菌感染が関与しています。
家族歴
胃がんになったことのある血縁者がいる方は、そうでない人と比べると、胃がんの発症リスクが高くなります。
胃がんの検査・診断
症状、服用中の薬、既往歴・家族歴などをお伺いし、以下のような検査を行います。
血液検査
感染や炎症の有無、血液の数値、肝機能や腎機能など、全身の状態を調べます。
胃がんの腫瘍マーカーを測ることもできますが、診断の際に補助的に行ったり、再発・転移の有無などを調べるために行うことがほとんどです。
画像検査
 画像検査には、バリウム検査と胃カメラ検査がありますが、両方の検査に対応できる場合には胃カメラ検査が選択されることがほとんどです。またバリウム検査では、確定診断にはなりません。
画像検査には、バリウム検査と胃カメラ検査がありますが、両方の検査に対応できる場合には胃カメラ検査が選択されることがほとんどです。またバリウム検査では、確定診断にはなりません。胃カメラ検査では、食道や胃、十二指腸の粘膜を、カメラを介して仔細に観察することができます。がん細胞特有のまわりの血管の状態などを強調し、早期のうちに発見することが可能です。
病理検査
病理検査とは、疑わしい病変を少量採取し、顕微鏡によって観察したり、がん特有の遺伝子変異の有無を調べる検査のことです。これにより、がんの確定診断に至ります。
胃がんの場合には、胃カメラ検査の際に細胞を採取し、病理検査を行います。
胃がんの治療
胃がんの治療法は、早期胃がんであるか進行胃がんであるかによって、以下のように異なります。
早期胃がん
内視鏡治療、または外科的手術があります。どちらを選択するかは、胃のまわりにあるリンパ節の切除が必要であるかどうかで決まります。リンパ節転移のリスクについては、がんの広がり・深さ・組織型などによって判断されます。
内視鏡治療の場合には、局所麻酔での対応が可能であり、切除の範囲も狭くなるためお身体への負担が抑えられます。
進行胃がん
遠隔転移が認められず、手術による切除が可能であれば手術の適応となります。がんの広がりに応じて、手術の前後に化学療法(抗がん剤治療)を行うこともあります。
遠隔転移があり、手術でしっかりと切除することが難しい場合には、化学療法が中心となります。またこれに加えて、放射線療法を組み合わせることがあります。
食道がん
食道がんとは
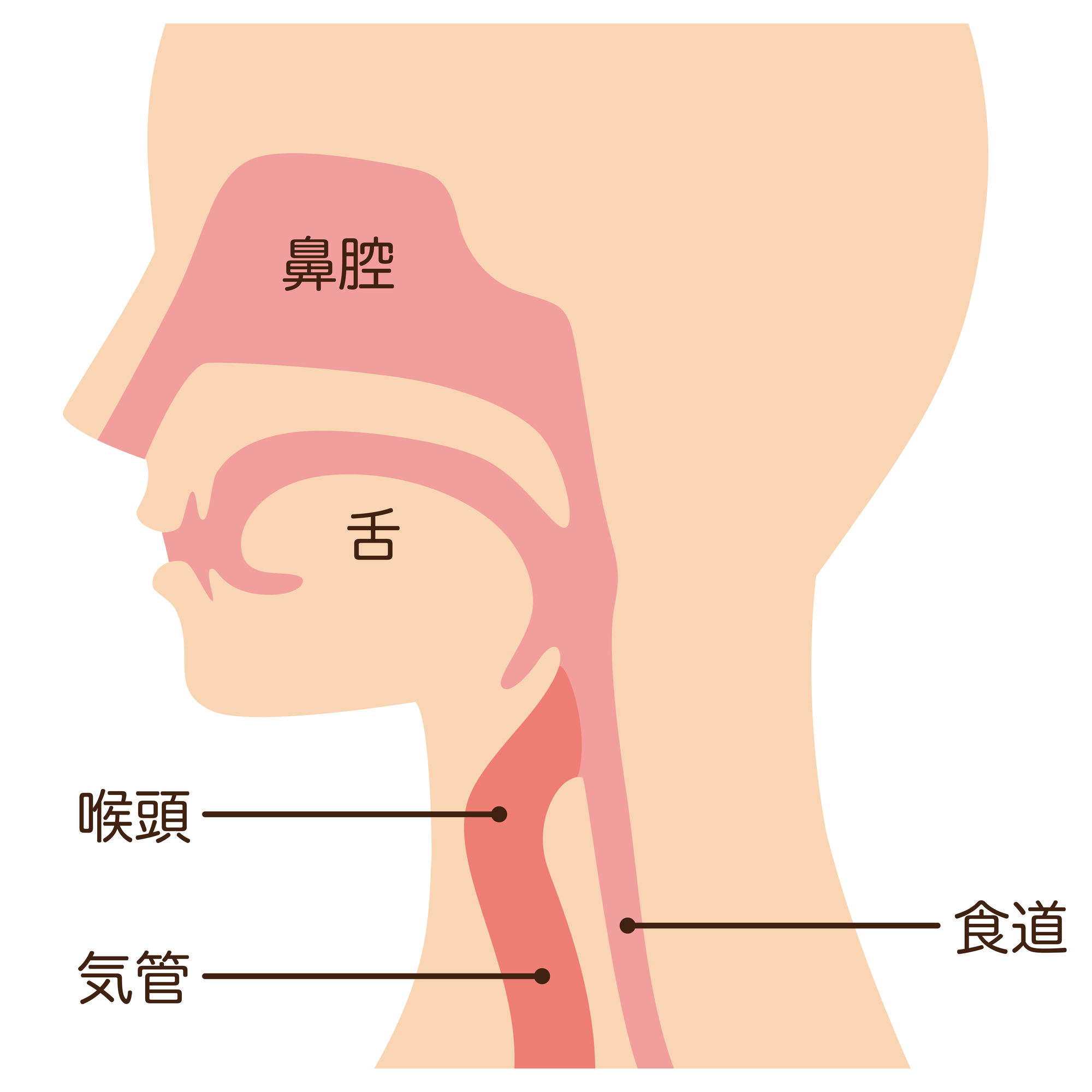 食道粘膜の表層から発生するがんを、「食道がん」と言います。粘膜下層に留まる「表在型食道がん」と、深い位置まで広がっている「進行食道がん」に分けられます。
食道粘膜の表層から発生するがんを、「食道がん」と言います。粘膜下層に留まる「表在型食道がん」と、深い位置まで広がっている「進行食道がん」に分けられます。2大原因と言われているのが喫煙と飲酒ですが、喫煙・飲酒に関係なく発生する「バレット食道がん」も存在します。
食道がんの初期症状は?
症状チェック
食道がんも、胃がんと同様に初期症状の乏しいがんです。以下の症状に1つでも思い当たるものがあれば、放置せずに早めに当院にご相談ください。

-
- 食べ物の飲み込みづらさ
- 喉がしみるような違和感、咳
- 熱いものが喉にしみる
- 声枯れ
- 体重減少
- 胸や背中の痛み
食道がんの主な原因
飲酒と喫煙が2大原因となります。お酒を飲んですぐに顔が赤くなる人は、飲酒時に体内で発生するアセトアルデヒドを分解する働きが低く、食道がんのリスクが高くなります。また、飲酒の習慣に喫煙習慣が重なると、よりリスクが高くなります。
また、逆流性食道炎を放置したためにバレット食道になると、食道がん(バレット食道がん)のリスクが通常の30~120倍に跳ね上がります。
飲酒を控え禁煙すること、そして逆流性食道炎を予防・早期発見することが、食道がんのリスクを抑えることにつながります。
食道がんになりやすい人の特徴
- よくお酒を飲む
- お酒を飲むとすぐに顔が赤くなる
- 喫煙習慣がある
- 50歳以上の男性
- バレット食道、食道アカラシアがある
- 逆流性食道炎を放置している
上記に該当する方は、そうでない人と比べると食道がんのリスクが高くなると言えます。
食道がんの検査・診断
 症状、飲酒・喫煙習慣、既往歴・家族歴などをお伺いした上で、バリウム検査、胃カメラ検査を行います。ただし、バリウム検査では初期の食道がんを発見できないことがあり、確定診断に至らないため、基本的には胃カメラ検査を行うことになります。
症状、飲酒・喫煙習慣、既往歴・家族歴などをお伺いした上で、バリウム検査、胃カメラ検査を行います。ただし、バリウム検査では初期の食道がんを発見できないことがあり、確定診断に至らないため、基本的には胃カメラ検査を行うことになります。当院では、鎮静剤を用いた苦痛・恐怖心の少ない胃カメラ検査を行っています。また鼻から通す経鼻内視鏡がございますので、嘔吐反射も起こりにくくなっています。専門医が精度の高い検査を行いますので、どうぞ安心してください。
食道がんの治療
食道がんの治療法は、表在型食道がんであるか進行食道がんであるかによって、以下のように異なります。
表在型食道がん
リンパ節転移の可能性が低い場合には、胃カメラから電気メスを出し、直接病変を切除します。開胸が不要であるため、局所麻酔で済みます。身体への負担が少ない、低侵襲治療が可能です。
内視鏡治療が難しい場合には、手術や化学療法、放射線療法が行われます。
進行食道がん
遠隔転移が認められず、手術でがんの切除が可能であれば、手術の適応となります。がんの広がりによっては、手術の前後に化学療法を組み合わせます。
遠隔転移が認められ、がんの切除が難しい場合には、がんの進行を抑制するための化学療法を行います。
また、年齢や体力の問題で手術が難しい、手術を希望しない場合には、化学療法・放射線療法を行います。









